【開催報告】2040独立自尊プロジェクト主催シンポジウム「健康は誰の手に渡るのか:グローバル高齢化の観点をふまえて」(2022.10.20開催)
2022.12.16※動画はこちら
2022年10月20日、国際シンポジウム「健康は誰の手に渡るのか―グローバル高齢化の観点を踏まえて―」がオンラインで開催された。
健康寿命延伸プロジェクトチームが主催する本シンポジウムでは、近藤克則教授(千葉大学予防医学センター社会予防医学研究部門教授、国立長寿医療研究センター老年学・社会科学研究センター老年学評価研究部長、一般社団法人日本老年学的評価研究機構代表理事)をお迎えし、日本における社会的健康格差の現状、そのメカニズム、そして社会的健康格差を縮小するための取り組みついてご講演いただいた。さらに、イギリスから、健康格差と高齢者研究に先進的に取り組むダニエル・ホルマン博士(シェフィールド大学健康寿命研究所/社会学部講師)をディスカッションコメンテーターに迎え、健康格差社会がグローバル高齢化時代に与える影響、喫緊の課題などについて、日英の事例を交え議論を深めた。本シンポジウムでの講演及びディスカッションについて、ダイジェスト版を報告する。
<講演>
近藤克則(こんどう・かつのり)千葉大学予防医学センター社会予防医学研究部門教授、国立長寿医療研究センター老年学・社会科学研究センター老年学評価研究部長、一般社団法人日本老年学的評価研究機構代表理事
<ディスカッションコメンテーター>
ダニエル・ホルマン(Daniel Holman)シェフィールド大学健康寿命研究所
<挨拶・開催主旨>
安井正人(やすい・まさと)慶應義塾大学医学部教授、健康寿命延伸プロジェクトリーダー
<司会>
鳥谷真佐子(とりや・まさこ)KGRI特任教授、健康寿命延伸プロジェクトサブリーダー
本シンポジウムは、安井教授による開会の挨拶からスタートした。安井教授からは、慶應グローバルリサーチインスティテュート(KGRI)が2016年に設立され、その活動の一環として2040独立自尊プロジェクトが2021年にスタートしたこと、さらに、本シンポジウムが2040年の超高齢化社会における健全なる健康寿命延伸を実現するため、さまざまな分野の視点から課題解決検討を行うことを目的とした健康寿命延伸プロジェクト活動の一つとして開催されることが語られた。
続いて、近藤教授による講演が行われた。講演は、専門の異なる幅広い背景の参加者の理解を助ける目的で、健康格差社会とは(第一部)、超高齢化社会における健康格差と健康寿命延伸(第二部)に分けて実施した。
第一部では、近藤教授ご自身が代表理事を務めるJAGES(日本老年学的評価研究)機構の調査結果をもとに、日本における健康格差の実態、なぜどのようにして健康格差が生まれるのか、そして健康の社会的決定要因について説明された。
近藤:JAGESは1999年に設立された日本では数少ない人口ベースの老年学的調査研究であり、2010年から日本国内の31自治体で約112,000人の高齢者からの回答が得られている。JAGESの調査結果から、日本における健康格差の実態が明らかになった。例えば、高齢者の収入と抑うつには関連があり、低収入の人々は高収入の人々に比べて約5倍も抑うつ状態になる傾向が高いことが示されている。収入レベルは、死亡率と機能低下率にも有意に関連する。つまり、収入が低い人々の死亡率と機能低下率は収入が高い人々に比べて、女性で約2倍、男性で約3倍も高いのである。
JAGESの調査結果を可視化するために、WHO神戸センターと共同で高齢者向けのJAGES HEART(都市における健康格差の評価・対応ツール)を開発し、調査・分析を実施した。例えば、JAGES HEARTを使うと、各都道府県の抑うつ傾向を5段階に分け、都道府県ごとの色分けで表示することができる。すると、都道府県ごとの抑うつ傾向の割合は14.9% から34.5%の間に分布しており、そこには約2倍もの格差があることが明らかになった。
さらに、フレイル(編集注:機能が弱まり、要支援・要介護の危険性が高くなる状態)に関して、65歳から74歳までを対象として64の自治体で調査をしたところ、フレイルの発生率は5.2%から13.3%までと自治体によって2.6倍もの差があり、スポーツあるいは趣味活動グループへの参加率が高い地域ほどフレイルの発生率が低いことが示唆された。
4年間の縦断追跡研究によると、参加する社会活動グループや集団で行うスポーツの数が多いほど、死亡率や機能低下率が低くなることが明らかになっている。また、一人で行うスポーツよりもグループで行うスポーツに参加する方が、死亡や機能低下の予防により効果的であり、さらに社会的繋がりの多さは認知症の予防にもなりうるという研究結果も同研究から得られた。このようにソーシャル・キャピタル(社会関係資本)は我々の健康に強く関連しているのである。
これまでの研究から、さまざまな健康の社会的決定要因が見出され、個人の生活様式から社会との繋がりや、教育や労働環境などの社会経済的・文化的・環境的要因も人々の健康に影響を与えるということが明らかになっている。
このような分野に注目する学問として、社会疫学は、「健康状態の社会的分布および健康の社会的決定要因を研究する疫学の一分野」、あるいは「社会構造、社会制度、人間関係が健康に影響を及ぼす仕組みを追及する疫学の一分野」と定義されている。

続いて、ホルマン博士から以下の3点について考察をいただいた。
- 比較政策アプローチというのは、国同士がお互いに学び合うことができ、成功した政策を自国で再現する機会を持つことができるという点で、私は非常に価値が高いと感じている。そういった点で私が興味を持ったのは、近藤先生が提示された格差はどの程度まで日本独自のものなのか、そしてその違いは日本と他国の社会的決定要因の構成について何を物語っているのか、ということである。
- 日本における健康格差はこれまでに縮小してきたのか、それとも拡大しているのか? 英国ではここ最近、健康格差は女性を中心に拡大傾向にある。これは、数十年にわたる右派政権と福祉支出の削減、緊縮政策、社会サービスに対する投資の減少が原因であると思われる。さらに、産業界が健康を害するような商品をどのように促進するかといった商業的決定要因にも注目が集まっている。
- 英国では、労働者階級や低所得層は強固なコミュニティネットワークや絆を持つ結束型ソーシャル・キャピタルが高く、中産階級は成功するためのネットワーク作りや適切な社会的繋がりを持つ橋渡し型ソーシャル・キャピタルが高いという固定観念がある。日本において、社会経済的な要因と、スポーツや趣味活動への参加および社会との繋がりのあり方に違いはあるのだろうか。低所得層はソーシャル・キャピタルが低いのだろうか。社会経済的要因と社会的活動の関係が健康格差にどのように影響しているのだろうか。

第二部では、健康格差を縮小し健康長寿社会を実現するために何ができるのか、に焦点が当てられた。
近藤:日本政府が2012年に発表した「健康日本21(第二次)」(厚生労働省)では、健康格差を縮小すること、そのためには社会環境の質の向上が最優先事項になることを挙げている。WHOでも、個人の機能的能力は個人の内的要因だけでなく、環境が決定するものであると指摘している。
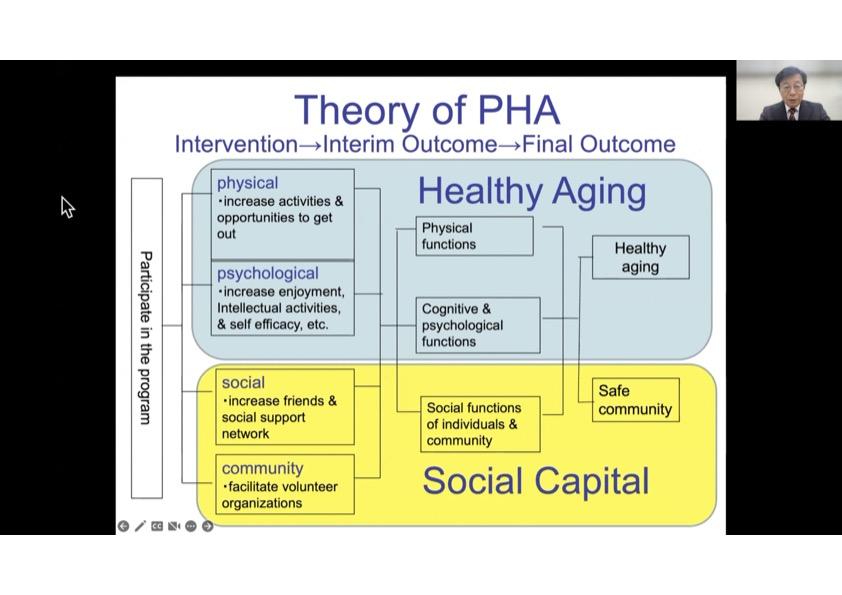
我々は、ソーシャル・キャピタルの要素の一つである社会参加を促すことで健康格差を縮小できるのかについて明らかにするため、コミュニティレベルでの介入を実施した。一例として、2007年から2012年にかけて、愛知県の武豊町で行った取り組みを紹介する。Program for Health Aging(PHA)と呼ばれるこのプログラムの特徴は、個人への働きかけではなく環境を整備することである。町内の数カ所に開催場所を設けることで地域住民が通いやすい状況にする、ボランティアがリードする、町が協力する、などといったことを通して、多様な楽しいアクティビティを提供する。このようなプログラムの実施は、個人の健康の維持・向上だけでなく、地域でのソーシャル・キャピタルの涵養に寄与する。参加者からは、本プログラムを通して、「幸せだと感じる」ことや友人の数が増え、他の地域活動にも積極的に参加するようになり、身体・認知機能の低下および認知症の発症が抑制された、といった結果が得られた。さらに、ボランティアや参加者として参加する人数が急増し、プログラムの開催回数も増加した。特に、徒歩で参加でき、参加費も低いということから、低所得層の人々でも参加しやすい結果となった。これらの結果を受け、武豊町では本プログラムを町の総合計画に追加することを決定した。
続いて、国家レベルでの政策として第二次世界大戦後から日本で始まった給食が、健康格差縮小に寄与するかに注目した研究を紹介する。約20,000人の日本人を対象としたこの研究によると、幼少期の社会経済レベルが高かった者は低かった者に比べて、高齢期になっても野菜や果物の摂取頻度が多い傾向にあるという結果が得られた。この傾向は、研究実施時点で77歳以上の者に関してより強く現れたが、65歳から69歳までの者ではそれほど強い傾向は示さなかった。65歳から69歳の者は学校給食制度が導入されてから通学した世代であるが、77歳以上の者はこの制度を体験しなかった世代である。給食制度は当時の子どもたちの栄養状態の向上を目的に開始され、導入直後から子どもたちの身長や体重が顕著に増加したが、長期にわたっても健康格差の縮小に寄与していた可能性がある。
日本においては、過去10年の間に健康格差を縮小するためのいくつかの政策が実施されている。例えば、2012年に試行された健康日本21(第二次)、2013年の子どもの貧困対策の推進に関する法律などである。健康日本21(第二次)の報告によると、過去10年間で日本の都道府県間における健康格差は、男性では有意に減少している一方、女性では変化がないことが報告されている。
続いて、ホルマン博士から以下の点について考察をいただいた。
- 社会参加とアクティブな高齢化における格差縮小ための地域的介入について特に感銘を受けた。私が糖尿病2型の患者さんたちを対象としたピアサポートグループに関わった際、社会参加はそのグループ活動の主な目的ではなかったにも関わらず、参加者内でソーシャル・キャピタルが形成され、参加後のアンケートでも参加してよかった点として社会的繋がりが挙げられていた。しかし、このプログラムにおける課題は、参加者は社会経済レベルの高い人たちばかりだったということである。特にボランティアとしてグループをリードしてくれたピアサポートの人々は、教師や医師などの専門家を退いた人達であり、グループをリードする能力には長けているが、労働者階級の参加者は同等の社会経済レベルの人がグループをリードすることで共通の感覚が生まれ参加しやすいと感じる傾向があるため、このプログラムへの参加に格差が生まれてしまった。そこで、近藤先生が紹介してくださった地域介入プログラムでは、どのようにして多くの低所得層の人々を取り込むことができたのかという点について非常に興味がある。
- 第二次世界大戦後、給食制度の導入によって子どもたちの身長と体重が急増したというのも注目に値すると思う。幼少期の状態が生涯にわたって人々の健康状態に影響するということを如実に表している。介入に手遅れということはないが、同時に幼少期の状態の改善に特に力を入れることの重要性が再確認できた。
ここで、健康寿命延伸プロジェクトから太田一実博士(臨床心理士・医学博士)が加わり、ディスカッションが進められた。
太田:これまでの臨床経験から、社会経済レベルが比較的高い高齢者は、病院へのアクセス環境が整っていたり、自身の認知機能や健康状態について定期的に専門家の検査を受ける経済力があったりと、自分自身に必要な医療的介入を早期に開始する資源があると感じている。さらに、それが疾病の予防や進行抑制にも繋がりやすいと感じていたため、こういったことも健康格差が生じる一要因であったということが本講演で理解できた。
本ディスカッションは、ホルマン博士がコメント内で近藤教授へ向けた質問を中心に進めたい。
Q1. 講演の中で提示された格差は、どれだけ日本に特有のものなのか。そしてその違いは日本と他国の社会的決定要因の構成について何を物語っているのか。
近藤:日本では欧米諸国に比べ、健康格差研究の蓄積が少なく、どういったところにどの程度の健康格差があるのかということは断片的にしか明らかにされていない。ただ、所得の不平等の度合いを表すジニ係数によると、1980年代の日本は社会経済格差が小さく、他の国に比べて健康格差が小さかったことを示す研究結果がある。しかし、2000年代に入ると日本でも貧富の差が拡大したことで先進国の中でも格差が大きい国となり、子どもの貧困率も先進諸国の中でも高い方になってきた。そのため、今後は健康格差が日本でも広がっていく恐れがあると考えている。
ホルマン:健康格差は社会的格差を反映していると思う。健康格差に対して何ができるのかということだけに焦点を当てても、非常に難しいだろう。そのため、どのような文脈で格差を解消していくかということを考える必要があるかと思う。
Q2. 既にお答えいただいているかと思うが、日本における健康格差はこれまでに縮小してきたのか、それとも拡大しているのか?
近藤:既にお答えした通り、日本では格差は縮小したところもあれば拡大している面もあるため、しっかりとモニタリングすることが大事だと考えている。
Q3. 社会経済的な要因とソーシャル・キャピタルの関連について。社会経済的な背景によって異なるタイプの活動に参加する傾向があるのだろうか。そして、それが健康やウェルビーイングにとってどのような意味を持つのだろうか。
近藤:これまでの研究によると、参加する先によって低所得者の参加率が高い活動と低い活動がある。スポーツ、趣味、ボランティアは高所得者ほど参加率が高く、コミュニティの住民主体で行う活動には低所得者の参加率が高いことが示されている。このような傾向は武豊町だけでなく、全国63市町村のうち47市町村でみられるという結果が得られている。全体としてはそのような傾向があるが、一方で、住民主体の取り組みであってもやり方によっては、高所得者の参加率の方が高くなるという市町村も16ほどあった。そういった意味でもしっかりとモニタリングをし、健康格差を広げる取り組みを避け、健康格差を縮小する取り組みを展開していくことが大切だと思う。
ホルマン:全くその通りだと思う。意味のある介入政策を実施することが大切。意図しない介入をしてしまうと、逆に格差が拡大する可能性がある。特にコミュニティで行われる活動に関しては、そこに参加する地域住民には共通点が多く、参加者同士で絆を作りやすい、心地よさを感じやすいという傾向があると思う。
太田:最後に、健康格差を縮小するために、日々の生活の中で個人レベル、あるいは地域レベルでどのようなことができるのかということについて、両先生にお聞きしたい。
ホルマン:これは非常に回答が難しい質問。これは複数の層が絡んだ、例えば学際的に言うと多分野に及ぶ問題である。健康長寿、健康、健康格差といった問題に対して、縦割りで取り組む傾向があるが、多くの異なる分野が協力して取り組むべきである。個人レベルで何ができるかということに関しては、健康的な生活を送る努力をするということだが、それも自分の住んでいる地域によって異なるだろう。やはり、健康の社会的決定要因や生活環境、労働環境など、個人の生活を取り巻く全ての環境改善が根本にあるだろう。
近藤:限られた時間の中で答えるのは難しいため、今年6月に医学書院から出版された「健康格差社会 何が心と健康を蝕むのか 第2版」をお読みいただきたい。本書には、個人でできること、地域や国がやるべきことなど、さまざまなレベルでできることが書き込まれている。


関連記事:
【学生レポート】2040年超高齢社会について考える
※所属・職位は実施当時のものです。
【本シンポジウムに関してのご質問】
慶應グローバルリサーチインスティテュート(KGRI)
健康寿命延伸プロジェクト
Eメール: kgri_2040pj@info.keio.ac.jp





